没有“万能药”,只有“适合药”:一位精神科老专家的用药肺腑之言
在精神科临床工作40余年,被精神分裂症家属问得最多的一句话就是:"这么多抗精神病药,到底哪种起效最快、副作用最小?能不能挑个最安全的?"
先说结论:没有"万能药",只有"适合药"。 药物选择必须个体化,需要医生根据症状特点、既往用药史、合并疾病及患者耐受性综合判断。
一、传统抗精神病药(第一代)
代表药物:氯丙嗪、氟哌啶醇、奋乃静、舒必利等
特点: 对多巴胺D2受体阻断作用强,针对急性期幻觉、妄想、躁动等症状起效较快。
局限: 锥体外系反应(肢体僵硬、震颤、静坐不能)发生率高,长期应用可能影响代谢功能。目前主要用于急性期短期控制症状,或作为联合用药,较少作为长期维持治疗的首选。
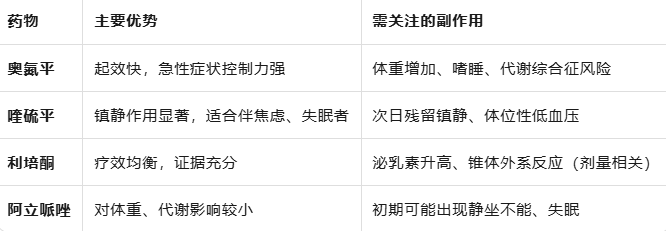
二、非典型抗精神病药(第二代)——当前主流
代表药物:奥氮平、利培酮、喹硫平、阿立哌唑等
这类药物对5-HT₂A和D2受体均有作用,对阳性症状和阴性症状均有改善,锥体外系反应相对较轻。但各药特性差异明显:
三、新机制药物与新剂型
● 长效针剂(如帕利哌酮长效针剂、奥氮平长效针剂):每月或每三月给药一次,显著改善治疗依从性,降低复发风险,适合依从性差、反复停药的患者。
● 新型口服药(如鲁拉西酮、布瑞哌唑):在代谢安全性方面有所优化,为临床提供更多选择。
临床常见误区与应对
误区一:因担心副作用而拒绝用药或擅自减量 → 结果:症状控制不佳,反复发作导致大脑功能进一步受损,治疗难度加大。
误区二:症状稳定后自行停药 → 结果:复发率显著升高,每次复发都可能造成神经认知功能下降。
误区三:过度追求"无副作用" → 现实:任何药物都有不良反应谱,关键是权衡获益与风险,通过监测和管理将副作用控制在可接受范围。
关于中西医结合的思考
精神疾病的病因复杂,涉及神经生物学、心理社会因素及个体体质差异。在规范使用抗精神病药物控制核心症状的基础上,配合中医药调理(如疏肝解郁、化痰开窍、健脾和胃等),可能有助于:
● 改善西药相关的胃肠道反应、嗜睡、代谢异常等副作用
● 调节睡眠和情绪状态
● 促进整体功能恢复
但需强调: 中药不能替代抗精神病药物的核心作用,中西医结合必须在专业医生指导下进行,避免药物相互作用风险。
给家属的重要提醒
1、严格遵医嘱用药:抗精神病药为处方药,不可自行购买、调整剂量或突然停药
2、定期复诊监测:包括疗效评估和不良反应监测(体重、血糖、血脂、泌乳素、心电图等)
3、关注心理社会康复:药物治疗是基础,配合心理干预、家庭支持、社会功能训练,才能打破复发循环
4、长期管理意识:精神分裂症多为慢性复发性疾病,维持期治疗通常需要数年甚至更长时间
如有用药困扰或希望优化治疗方案,请务必到正规医院精神科就诊,在医生指导下个体化调整,切勿轻信非正规渠道信息。






